| Visión
de conjunto
José Antonio Izazola Licea
Introducción
La aparición del Síndrome de Inmuno
Deficiencia Adquirida (SIDA) fue descrita por vez primera
en 1981 en los Estados Unidos de América, y a diferencia de
otras enfermedades recientes (como el ébola) ha tenido una
rápida diseminación y un gran impacto social.
El SIDA es la fase final de una infección
por el Virus de la Inmunodeficiencia Humana (VIH), que puede
tomar de 5 a 20 años en manifestarse una vez que los individuos
han sido infectados(1). A partir de la aparición de la inmunodeficiencia
y su manifestación en enfermedades “oportunistas”
o en neoplasias, los individuos pueden sobrevivir dos años
aún sin terapia antiretroviral o profiláctica. La sobrevida
puede incrementarse en cantidad y en calidad a través de terapéuticas
disponibles actualmente(2).
La pandemia del SIDA está compuesta
por diversas epidemias más localizadas, que tienen una dinámica
propia, y que, al guardar similitudes de acuerdo a regiones,
pueden caracterizarse como patrones epidemiológicos. Inicialmente
se pensó que estos patrones eran explicados fundamentalmente
por diferencias en el comportamiento sexual y por el uso de
agujas y jeringas compartidas durante en la aplicación de
drogas intravenosas. Sin embargo, ahora se plantean hipótesis
adicionales para su explicación; por ejemplo, la transmisión
diferencial de acuerdo a los diferentes subtipos del VIH(3).
También se han notado diferencias en la composición de las
epidemias de acuerdo a la adopción de medidas preventivas
eficaces en forma temprana, tanto en transmisión sexual como
sanguínea del VIH.
El SIDA ya tiene un lugar en la historia,
no sólo debido a su gran impacto negativo en la salud sino
por retrocesos en las ganancias en la sobrevida infantil en
algunos países. En efecto, parte de su complejidad radica
en que involucra el comportamiento sexual como una de las
vías de transmisión del VIH, siendo que ésta es un área considerada
como íntima y sujeta a valoración moral por algunos. La aparición
del SIDA ha puesto de manifiesto algunos procesos que socialmente
influyen en la historia de las sociedades; por ejemplo, la
estigmatización de pacientes con enfermedades terminales,
crónicas o desfigurantes, como la peste, la lepra, la sífilis,
y ahora el SIDA. El miedo a verse afectado hace a algunos
negar el problema y señalarlo como problema de otros, obligando
frecuentemente a que se tomen decisiones en condiciones que
nos son óptimas.
Ejercicios de proyección de la pandemia
del SIDA, muestran una tendencia de crecimiento acelerado
en poblaciones marginadas. De esta forma, resulta meramente
incidental cuáles fueron los grupos inicialmente afectados:
esta epidemia, una vez madura, invariablemente crece con mayor
rapidez entre poblaciones vulnerables que han sido tradicionalmente
marginadas económica o socialmente(4), y se convierte en una
endemia de transmisión heterosexual, solamente acelerada por
la falta de poder de las mujeres en su relación de igualdad
con los hombres, y matizada por la discriminación hacia otros
grupos como indígenas, homosexuales, viudas, huérfanos, etcétera.
En 1996 los adelantos científicos
permitieron plantear por primera vez la hipótesis de control
de la infección por el VIH mediante antirretrovirales eficaces;
sin embargo, éstos serán accesibles para una minoría de personas,
fundamentalmente en los países industrializados, mientras
que serán prácticamente inalcanzables para la mayoría de infectados
en los países en vías de desarrollo, donde ocurren actualmente
9 de cada 10 infecciones por el VIH. Esta situación es poco
distinta a otras alternativas eficaces de prevención de la
transmisión perinatal mediante el uso de antiretrovirales
alrededor del parto. El control de bancos de sangre ha demostrado
su utilidad cuando se ha contado con los recursos suficientes
para su implantación; sin embargo, queda claro su gran costo
e impacto económico a los sistemas de salud. La probable aparición
futura de una vacuna también podría poner en evidencia la
desigualdad entre individuos y países; nuevamente, sólo aquellos
con los medios económicos suficientes podrán contar con esta
herramienta preventiva.
La prevención de la transmisión sexual
del VIH se basa en una modificación del comportamiento; ahora
queda claro que la participación comunitaria es imprescindible
para el cambio sostenido necesario para alterar significativamente
la epidemia del SIDA, proceso ligado al desarrollo democrático
de las sociedades.
El continuo crecimiento de la pandemia,
además del cambio en la composición de los afectados, hace
que ahora algunas personas quieran enfrentar al SIDA como
un problema endémico, tan aceptable como la malaria o la desnutrición,
en tanto sea considerado ajeno. A menos que se ejerza una
intensa y bien dirigida estrategia para la prevención y el
control de la infección por VIH, y se brinde adecuada atención
integral a los infectados, el impacto social y económico que
el SIDA imponga a los sistemas de salud y en general a las
sociedades, será cada vez mayor. Efectivamente, las autoridades
de salud deben plantear un combate eficaz contra el SIDA,
tanto prventivo como curativo como parte del derecho a la
protección a la salud; sin embargo, la forma más eficiente
no necesariamente deberá contemplar el pago directo de los
gobiernos de estas actividades.
Ante el avance de los descubrimientos
científicos y tecnológicos acerca del VIH y del SIDA, de su
patogenia y formas eficaces de contender contra él, la pregunta
de mayor importancia ya no es acerca de la factibilidad de
estos descubrimientos, sino sobre cómo hacerlos accesibles
a las poblaciones que más los necesitan. La pregunta ha dejado
de estar únicamente en la esfera científica y tecnológica;
ahora es una pregunta económica en tanto existen recursos
escasos y política al tratar de decidir quién pagará por el
tratamiento de los pobres o de los no asegurados.
Los costos del VIH/SIDA, al distraer
recursos escasos en los países en desarrollo, caracterizados
por escasez de capital, es un asunto de gran importancia en
el debate sobre desarrollo económico de los países de América
Latina y el Caribe. La escasez de recursos económicos, a su
vez, hace imperativo definir prioritidades en las acciones
gubernamentales. Ha quedado claro que la prevención de la
infección por VIH debe ser suficientemente financiada, probablemente
con fondos públicos, puesto que resulta una intervención costo-eficiente.
Las intervenciones terapéuticas, a pesar de que no se consideradan
costo-eficientes, deben llevarse a cabo de acuerdo a los arreglos
de seguridad social vigentes en cada país; la población no-asegurada,
sin embargo, es la que queda desprotegida bajo estos esquemas.
Los cambios en la eficacia de los
tratamientos antiretrovirales o profilácticos en relación
al SIDA han sido dramáticos y frecuentes. De esta forma, los
estudios costo-eficiencia o costo-efectividad de tratamiento
pierden vigencia consecuentemente. La mayor efectividad de
tratamientos antiretrovirales múltiples que incluyen inhibidores
de proteasas, ha producido un incremento en los costos de
tratamiento aceptable para el SIDA, pero también se han modificado
radicalmente los resultados obtenidos con los nuevos esquemas
terapéuticos. Por lo anterior, se deben evaluar nuevamente
las estimaciones de la razón costo-efectividad, para poder
utilizar adecuadamente esta información en el proceso de dar
prioridad a acciones con fondos públicos en un contexto de
recursos escasos y múltiples necesidades.
Aspectos virológicos y clínicos
del VIH
Generalidades del virus
Cuando se diagnosticarion los primeros
casos de SIDA en América Latina, poco era lo que se conocía
de la enfermedad. Aún no se identificaba el agente causal,
a pesar de que ya se describían brotes de Sarcoma de Kaposi
y Neumonía por pneumocystis carinii en hombres homosexuales
y bisexuales con múltiples parejas(5,6), y se notificaban
casos en parejas de heterosexuales, en infantes, y en hemofílicos
y receptores de múltiples transfusiones sanguíneas. Estos
estudios sustentaron las hipótesis de transmisión sexual,
sanguínea y perinatal del VIH(7-9), únicas formas eficientes
de transmisión que, hasta la fecha, se ha comprobado que existen.
El VIH es un retrovirus de la familia
de los Lentiviridae, los cuales fueron descritos inicialmente
en patologías de felinos y bovinos. El primer retrovirus descrito
en humanos fue el HTLV-I en forma asociada a un tipo de leucemia
de células T en adultos. De esta forma, el advenimiento de
la tecnología para identificar, aislar y caracterizar los
retrovirus en la década de los setentas permitió la pronta
descripción del agente causal del SIDA, asi como el relativamente
temprano desarrollo de métodos de diagnóstico y detección
de la infección por VIH.
Una de las características del VIH
que ha implicado mayor dificultad para el descubrimiento de
vacunas y posiblemente el desarrollo de resistencia viral
es el hecho de que el VIH tiene una gran variabilidad genética
y una alta mutabilidad, lo que seguramente tendrá repercusión
en el futuro de la epidemia y en el diseño de estrategias
encaminadas a su control.
Hasta la fecha, se han descrito dos
tipos de VIH, el tipo 1 y 2. El VIH-1 tiene, por lo menos,
10 variantes o subtipos virales diferentes a nivel mundial
que son denominados con letras, de la A a la I, y el grupo
O. Estos subtipos presentaron un patrón regional al inicio
de la epidemia y ahora se han diseminado. Así, en Brasil y
Argentina se han descrito los subtipos B, F y C; en México
el B, F y D; y en Cuba básicamente el B. Aparentemente la
transmisión del VIH es diferencial por subtipo , con predominancia
de los subtipos E y C para transmisión heterosexual y de B
para transmisión homosexual y por drogas intravenosas. El
VIH-2 tiene, aparentemente, una evolución más benigna que
el tipo 1 y posiblemente previene su infección en forma cruzada.
Para poder enfrentar de mejor manera la epidemia del SIDA,
será necesario conocer los subtipos y las características
de las variantes virales que circulen en nuestras poblaciones.
Aun cuando hasta la fecha las técnicas disponibles para el
diagnóstico de infección por VIH (p. ej. ensayos por liga
enzimática, ELISA, y técnicas de Western Blot) se consideran
como herramientas diagnósticas de alta precisión, es importante
establecer si la variación viral afecta el desempeño de estos
estudios(10).
Vacunas(I)
A pesar de todos los conocimientos
adquiridos en los últimos años acerca del VIH, aún no existe
una vacuna efectiva disponible. Este hecho está relacionado
a las dificultades inherentes al VIH que no se habían encontrado
anteriormente al desarrollar vacunas en contra de otros agentes
virales.
De acuerdo a la variabilidad encontrada
en el VIH, las vacunas deberán ser dirigidas a los subtipos
específicos circulantes en las poblaciones que se intente
proteger, y muy probablemente deberán ser polivalentes contra
varios subtipos del VIH. Debido a la ausencia de modelos animales
adecuados y a los resultados de estudios fase I y II en humanos
se debe proceder con estudios fase III para probar su eficacia.
Sin embargo, múltiples obstáculos
por resolver aparecen antes de tener una vacuna disponible
para su uso experimental. Deberá transcurrir un período de
5 a 10 años para evaluar si la vacuna efectivamente tiene
un efecto protector, y que no se ha inducido la enfermedad
con la vacuna. Dicha evaluación, a su vez, deberá tener un
diseño estadístico que contemple la adopción de medidas preventivas,
que por ética deben promoverse en poblaciones expuestas que
se encuentren bajo un protocolo de investigación. Para ejemplificar
esta situación, una vacuna debe evaluarse donde existan altas
tasas de incidencia para poder detectar diferencias significativas
entre los vacunados y los no vacunados; éticamente deberá
promoverse la adopción de sexo seguro o uso de condón en estas
poblaciones expuestas, lo cual reduce la diferencia en las
incidencias de infección entre la población vacunada y la
no vacunada, complicando, por tanto, el proceso de evaluación
de la efectividad de las vacunas. Adicionalmente, habrá que
tomar en consideración los subtipo s circulantes y la especificidad
de dichas vacunas.
Ya se han iniciado los estudios que
toman en cuenta la ruta de infección del VIH. Así, aún cuando
no se ha establecido la importancia de la inmunidad en mucosas,
es probable que independientemente del tipo de vacuna que
se utilice, se debe impedir la infección a través de estas
rutas. Informes recientes de las nuevas vacunas de ADN, actualmente
bajo evaluación, producen adecuada respuesta en mucosa mediada
por IgA(10).
Además de la complejidad en el desarrollo
de vacunas, continua existiendo un vacío acerca de los parámetros
inmunológicos que correlacionan con protección. Es necesario
entonces, contar con nuevas metodologías de evaluación cuantitativa
de la función inmunológica celular para valorar la eficacia
de las vacunas.
Al principio de la epidemia, cuando
se describió al VIH como el agente causal del SIDA, se produjeron
falsas expectativas acerca del pronto descubrimiento de una
vacuna y se pronosticaba, erróneamente, el fin de la epidemia.
Grupos poblacionales en los que se había logrado un cambio
de conducta significativo en la adopción de sexo protegido,
pronto olvidaron estas prácticas para dar lugar a un nuevo
pico epidémico, por ejemplo, entre hombres homosexuales y
bisexuales en los Estados Unidos(11).
Adicionalmente, se ha reconocido
que la mera disponibilidad de una vacuna no sería capaz de
contener a la epidemia. Aún cuando una vacuna estuviese disponible
para su aplicación de campo actualmente, se enfrentarían problemas
prácticos que impedirían accesibilidad y utilización con suficiente
cobertura para limitar el problema de la infección por VIH.
Los costos, la eficacia, y la aceptación
de la vacuna podrían limitar seriamente su utilización como
ocurre con otras vacunas disponibles hace varios años, tales
como las de sarampión, tétanos y hepatitis. La solución al
crecimiento del VIH/SIDA por medio de una vacuna será más
viable en países donde se cuente con recursos financieros
para garantizar una cobertura adecuada.
Tratamiento(II)
Durante 1995 y 1996 se han descrito
importantes hallazgos en cuatro áreas clínicas: infección
primaria por VIH; marcadores virológicos de pronóstico y eficacia
terapéutica, tratamiento y profilaxis de infecciones oportunistas
y terapia antiviral(12):
El manejo y la patogénesis de la
infección primaria por VIH han sido objeto de mayor atención
en vista de la evidencia, cada vez mayor, de que el tratamiento
antirretroviral tiene tempranamente un efecto benéfico sobre
el curso posterior de la infección; así, se podría recomendar
la detección de individuos en etapa primaria de infección
por VIH, aun a antes de que ocurriese un daño inmunológico.
Sin embargo, esta perspectiva todavía se está debatiendo debido,
entre otras causas, a los efectos secundarios de los antiretrovirales,
el desarrollo de resistencia viral y el alto costo que tendría
el mantenimiento de este tipo de terapia con antiretrovirales
por tiempo prolongado.
En los últimos años se han desarrollado
métodos para medir esta replicación viral con enorme precisión.
Estos métodos, que incluyen la detección de ácidos nucleicos
virales en plasma, se han evaluado como predictores de la
evolución a largo plazo del enfermo infectado por VIH. La
medición de la carga viral permite discriminar en forma muy
precisa a pacientes cuya velocidad de progresión será muy
diferente a largo plazo; esta medición también se ha utilizado
como medida de eficacia del tratamiento antiviral. Varios
estudios han demostrado que la modificación en la carga viral
que ocurre con dicho tratamiento se asocia con un cambio en
el pronóstico, y por tanto la carga viral se puede usar como
un marcador de eficacia del tratamiento antiviral. Las recomendaciones
actuales del manejo del paciente con infección por VIH incluyen
el uso de antirretrovirales potentes y monitoreo de su eficacia
por medio de mediciones de la carga viral.
En cuanto a infecciones oportunistas,
se ha avanzado en la evaluación de nuevos esquemas de profilaxis
contra diferentes infecciones oportunistas con especial énfasis
en el análisis de costo-eficacia. Las tendencias en profilaxis
de infecciones oportunistas sugieren el uso de medicamentos
útiles para varias infecciones, como por ejemplo el trimetroprim
con sulfametoxazole para neumonía por Pneumocystis carinii
(PCP) y para toxoplasmosis. Asimismo, se han publicado brotes
de tuberculosis con gérmenes multiresistentes en hospitales
de varias partes del mundo, por lo cual, se recomienda el
uso de múltiples antifímicos, cuyas combinaciones se encuentran
bajo evaluación en seropositivos. Es de notar que se intenta
simplificar la administración de medicamentos, mientras, que
el uso de múltiples tratamientos profilácticos con complicados
esquemas de administración sólo disminuyen la adhesividad
a los esquemas terapéuticos.
En relación al tratamiento antiviral
contra VIH, existen actualmente ocho drogas aprobadas en los
Estados Unidos para uso en pacientes con infección por VIH.
Estas son los análogos de nucleósidos (AZT, DDI, DDC, D4T
y 3TC); y los inhibidores de proteasas (ritonavir, indinavir
y saquinavir). Otras drogas están en fases avanzadas de evaluación
como los inhibidores de transcriptasa reversa no nucleósidos,
como la nevirapina, la delarvidina, y otros inhibidores de
proteasas.
El uso de una combinación de antivirales
es ahora la práctica recomendad, con base en los resultados
sobre marcadores virológicos que se han correlacionado con
efectos clínicos benéficos; por lo tanto, debe desalentarse
el uso de la monoterapia. Los principios de terapia antiviral
actual deben basarse en lograr supresión virológica máxima,
por el máximo tiempo posible e iniciando lo más pronto posible.
En las recomendaciones de la Sociedad Internacional de SIDA,
publicadas en julio de 1996, se pone énfasis en el uso de
carga viral como medida de eficacia de medicamentos antivirales,
asi como para decidir el inicio de ésta.
Varios esquemas de combinación de
antirretrovirales han sido evaluados; algunos de los más promisorios
son AZT/3TC/indinavir o ritonavir; saquinavir/ritonavir; DDI/D4T;
AZT/DDI/nevirapina. La decisión de usar inhibidores de proteasa
como tratamiento inicial es controversial y no se acepta en
todos los casos. Las diferencias entre los inhibidores de
proteasas en cuanto a actividad antiviral, desarrollo de resistencia,
toxicidad e interacciones medicamentosas serán lo que determine
la selección inicial de uno u otro. Hasta el momento no existe
consenso sobre cuál es el inhibidor de proteasa recomendado
para uso inicial.
Dados los avances en el tratamiento
de la infección por VIH, el SIDA está en vías de convertirse
en una enfermedad crónica controlable, al prevenir el desarrollo
de infecciones oportunistas, y aún, de la inmunodeficiencia.
Sin embargo, el grado de complejidad en el manejo de los pacientes
ha aumentado en forma importante, por lo que es necesario
planificar los modelos de atención tomando en cuenta las perspectivas
de los pacientes y la mayor eficacia en el tratamiento. El
alto grado de complejidad sugiere que la atención médica del
paciente con VIH no debe dividirse en niveles de atención
primaria, secundaria y terciaria(12,13). La atención especializada
debe ser proporcionada desde las etapas tempranas que es cuando
más beneficio se puede obtener para el paciente. Asimismo,
se debe contemplar que en la medida que se pierde de vista
la amenaza inmediata a la vida, la adhesividad al tratamiento
y el uso adecuado de los medicamentos pueden verse reducidos,
como se ha observado en otros padecimientos potencialmente
terminales, por ejemplo, la diabetes mellitus.
Vale la pena señalar a manera de
conclusión acerca de los avances en el tratamiento, que el
uso de terapias combinadas, que incluyen inhibidores de proteasas,
aún cuando han brindado resultados muy prometedores a 48 semanas
de seguimiento, no constituyen la “cura” contra
la infección por VIH.
El uso combinado de antiretrovirales,
de medicamentos profilácticos, y de pruebas de laboratorio
de monitoreo de avance de la inmunodeficiencia (conteo de
células CD4+ y carga viral) represemtan un gran costo económico
en el tratamiento de los pacientes, que se encuentra fuera
del alcance de varios sistemas de salud. Por ese motivo, y
por la pertinencia ética de proporcionar tratamiento tecnológicamente
disponible, se deben buscar estrategias para proporcionar
la mayor cobertura poblacional en la forma más costo-eficiente
posible(12).
El hecho de que se encuentre disponible
esta tecnología no debe ser excusa para descuidar las actividades
preventivas; al contrario, la obligación de proporcionar tratamiento
adecuado con gran costo económico, deberá ser el mejor incentivo
para prevenir nuevas infecciones por VIH.
Para favorecer el incremento en la
cobertura de tratamiento anti-retroviral, los gobiernos pueden
realizar diversas acciones que no necesariamente impliquen
grandes gastos. A manera de ejemplo, los gobiernos centrales
pueden, posiblemente a través de los ministerios de salud
o agencias de beneficencia pública, efectuar compras masivas
del medicamento, para garantizar los precios más bajos. Estos
medicamentos podrían entonces ser vendidos al costo y así,
el gasto original se recobraría; así, los pacientes y otras
agencias tendrían acceso a medicamentos a menor costo.
Epidemiología del VIH/SIDA
La epidemiología producce información
para la acción; se utiliza para analizar la frecuencia y distribución
de las enfermedades y para identificar características en
la adquisición de la enfermedad que pueden ser modificadas
(factores de riesgo). El uso adecuado de la información epidemiológica
permite seleccionar a los grupos más vulnerables de adquirir
VIH como población objetivo de intervenciones, o bien permite
identificar prácticas, objetivos de cambio de comportamiento,
que deben modificarse para alterar significativamente el curso
de la epidemia. Hasta ahora se reconoce que los factores biológicos,
sociales y de comportamiento han determinado el curso de la
epidemia. Como causa importante de mortalidad y morbilidad,
el SIDA aumenta dramáticamente la carga para los servicios
de salud y desvía limitados recursos económicos para el tratamiento
de pacientes, cuando estos recursos podrían utilizarse en
programas de tipo preventivo. Todos los esfuerzos por caracterizar
la epidemia por VIH van encaminados a lograr el objetivo de
controlar esta enfermedad, reducir su costo social y, en forma
adicional, controlar sus costos(14).
La mayor parte de las infecciones
con VIH y casos de SIDA está ocurriendo en las regiones en
vías de desarrollo de África, Asia y América Latina y el Caribe.
Recientemente la epidemia ha ganado impulso en los nuevos
Estados Independientes de la antigua Unión Soviética(15).
Utilizando las cifras estimadas por
el Programa Conjunto de las Naciones Unidas contra el SIDA(16),
se calcula que, desde el inicio de la pandemia en la década
de los setentas hasta mediados de 1996, en el mundo habían
existido 7.7 millones de personas que desarrollaron SIDA;
5.8 millones que fallecieron por SIDA, y 27.9 millones de
personas que se infectaron con VIH.
Se estima que en 1995 ocurrieron
1.3 millones de muertes por SIDA: 300,000 de ellos niños,
400,000 mujeres y 600,000 hombres. Asimismo, se estima que
para mediados de 1996, 21.8 millones de personas se encuentran
viviendo con la infección por VIH y aún no diagnosticados
como SIDA; durante 1996 ocurrirán 3.1 millones de infecciones,
o sea, 8,500 infecciones nuevas por día, la mayoría en personas
entre 15 y 24 años de edad y 1000 en niños. El incremento
en el número de casos notificados desde mediados de 1995 hasta
mediados de 1996 fue de 19%.
La prevalencia de infección por VIH
se encuentra desigualmente distribuida en el mundo: mientras
que la mayor prevalencia estimada entre adultos es en África
Sub-Sahariana (5.1%), Asia Occidental y el Pacífico tienen
una prevalencia estimada en 0.01%; América Latina tiene 0.5%
y el Caribe 1.4% de prevalencia (figuras 1 y 2).
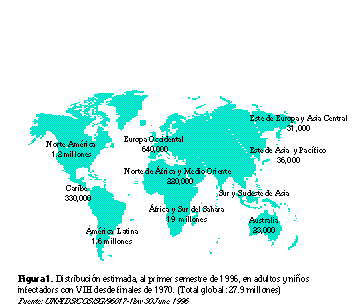 
Epidemiología del VIH/SIDA en
Estados Unidos, Canadá y Europa Occidental
En estas regiones, más de 1.2 millones
de adultos viven con VIH/SIDA (incluyendo a más de 750,000
sólo en los EUA), lo que representa el 6% del total de casos
del mundo. En un inicio, la epidemia en estos países se presentó
en hombres homosexuales o bisexuales. Actualmente, la epidemia
involucra mayoritariamente a usuarios de drogas inyectables
y a sus parejas sexuales, quienes pueden ser o no usuarios
de drogas; en algunos países de esta región hasta el 75% de
las infecciones ocurren en drogadictos o en sus parejas.
Desde que la epidemia empezó, a fines
de la década de 1970, el SIDA ha llegado a ser la primera
causa de muerte en adultos menores de 45 años en muchas ciudades
de EUA. y de Europa occidental; en alrededor de 450,000 personas
están infectadas con VIH o SIDA en el momento actual. Existen
indicios de que la prevalencia de VIH se ha estabilizado en
países como Bélgica, Alemania, Holanda, Suecia y el Reino
Unido. Suiza ha notificado una reducción en casos nuevos de
SIDA, pero la situación es menos alentadora en países como
España, Portugal e Italia(15,16).
Epidemiología del VIH/SIDA en
Europa Oriental y Asia Central
En Europa oriental y Asia central,
se estima que 29,000 adultos viven con VIH/SIDA. Aunque esta
prevalencia es aún baja, existen altas probabilidades de que
aumente, ya que la Región tiene muchos de los factores para
una rápida diseminación del VIH: crisis económica, desempleo
creciente, sistemas de salud en deterioro, conflictos étnicos
y religiosos, desplazamiento de poblaciones civiles, así como
migración poblacional en busca de nuevas oportunidades económicas.
La tasa de infección es de 15 por 100,000. En algunos países
se ha evidenciado una rápida difusión de la infección por
VIH, particularmente en Ucrania y Polonia(16).
Epidemiología del VIH/SIDA en
el Sur y Sudeste Asiático
El virus está siendo diseminado rápida
y silenciosamente en la mayor parte de Asia, la región más
poblada del mundo, especialmente en la parte sudoriental del
continente. Así, el número total de personas infectadas aumentó
de 500,000 en 1991, a 3.5 millones en 1994, y a la fecha se
estima que existan 4.7 millones de adultos viviendo con VIH.
La OMS estima que a fines de la década de 1990, el número
anual de infecciones nuevas en la Región sobrepasará al de
África, alcanzando un total acumulado de 55 millones de infecciones
con VIH para el año 2020, y que a fines del siglo 1.4 millones
de personas habrán desarrollado SIDA en Asia.
El VIH fue identificado inicialmente
en Asia entre usuarios de drogas inyectables y en hombres
con prácticas homosexuales. Actualmente el uso de drogas inyectables
juega aún un papel importante en la diseminación del VIH,
mientras que la transmisión heterosexual es la causa principal
de infección en la región.
La India es el país con mayor número
de adultos infectados con un estimado de 3 millones; sin embargo,
su prevalencia en adultos no ha alcanzado el 1%. Por otro
lado, Tailandia es el país con mayor prevalencia en el área,
con poco más del 2% entre adultos(16).
Epidemiología del VIH/SIDA en
África
Los países africanos de las áreas
central, oriental y occidental al sur del Sahara, con menos
del 10% de la población mundial, contienen más del 70% de
personas infectadas con el VIH y más de dos terceras parte
de los casos de SIDA a nivel mundial. Se estima que desde
que empezó la epidemia en esta Región, a mediados de los setentas,
alrededor de 13.3 millones de adultos y más de un millón de
niños han contraído VIH, y que cerca de 3 millones de personas
han muerto a consecuencia del SIDA. La mayor parte de las
infecciones han sido adquiridas en relaciones heterosexuales,
con un número mayor de mujeres que de hombres infectados.
Aproximadamente 8 millones de mujeres africanas en edad reproductiva
están infectadas con el VIH y un millón de niños han sido
infectados antes o durante el parto, o a través de la lactancia
materna.
Existe, sin embargo, una gran variabilidad
en la afectación por SIDA en África Sub-Sahariana. La prevalencia
de infección por VIH varía desde 0.1% en los Comoras hasta
18% en Botswana.
La esperanza de vida al nacimiento
en el quinquenio 1990-1995 disminuyó de 52.8 a 49.6 años en
los 15 países que tuvieron una prevalencia mayor a 1% en la
población de 15-49 años de edad.
Epidemiología del VIH/SIDA en
América Latina y el Caribe
América Latina y el Caribe tienen
un número significativamente menor de infecciones con VIH
que Asia o África. Sin embargo, y a pesar de que en América
Latina y el Caribe reside el 8.4% de la población mundial,
estas regiones albergan ya al 11.5% de todas las personas
infectadas con VIH en el mundo.
La difusión inicial de la infección
por VIH inició en América Latina a mediados de los setentas
y principios de los ochentas. Se estima que la transmisión
homosexual y bisexual continua siendo importante en esta región,
pero el contacto heterosexual se está convirtiendo en el modo
principal de transmisión. Compartir agujas y jeringas contaminadas
entre usuarios de drogas es también un método común de transmisión
de VIH en muchas ciudades, sobre todo en el Cono Sur de Sudamérica.
Entre 1988 y 1992 las tasas de infección en América Latina
y el Caribe casi se triplicaron y a fines de 1994 la región
contaba con más de 2 millones de infecciones por VIH y alrededor
de 405,000 casos de SIDA.
Al igual que en otras regiones del
mundo, la epidemia de SIDA en América Latina y el Caribe se
está convirtiendo en un problema prioritario de salud pública.
La Organización Mundial de la Salud y ONUSIDA estiman que
para 1996 viven 1.6 millones de personas infectadas en América
Latina y 300,000 en el Caribe(15,16). Hasta junio de 1996
se notificó un total de 176,930 casos de SIDA en América Latina
y el Caribe. Nueve países (Brasil, México, Argentina, Colombia,
Venezuela, Honduras, República Dominicana, Perú, y El Salvador)
concentraban al 80% de los casos. México y Brasil aportan
en conjunto más de 7 infecciones de cada 10 en América Latina,
18% de ellas ocurre en mujeres. En total, esta región aporta
el 6% del total de los casos mundiales.
En el Caribe, hay más de 250,000
infecciones entre adultos; sin embargo, esto representa el
1% del total mundial, aunque la prevalencia entre adultos
(1.4%) sólo es superada por la que se encuentra en África
Sub-Sahariana. Los países más afectados son Haití y Barbados
con una prevalencia entre adultos de alrededor de 4%; entre
República Dominicana y Haití se agrupan 85% del total de los
casos en el Caribe. Cuba es el país con menor prevalencia
con 0.002%.
La epidemia de SIDA en América Latina
ha causado alrededor de 80,000 muertes y está situándose como
la más importante causa de muerte entre hombres entre 25 y
44 años de edad. Debido a que el SIDA afecta a este importante
segmento de la fuerza productiva, su impacto en la productividad
puede llegar a ser muy importante. Determinar el tamaño de
la epidemia es crítico debido a sus implicaciones demográficas,
económicas, y de salud publica.
Patrones Epidemiológicos en América
Latina y el Caribe.
En cuanto a la distribución de casos
de SIDA por categoría de transmisión, se pueden apreciar tres
grandes tendencias(17):
Una caracterizada por el predominio
de transmisión por contacto homosexual masculino, seguido
por transmisión sexual y, por último, otras categorías (sanguíneo,
usuarios de drogas intravenosas, etc.). Este tipo de transmisión
es típico de la región andina: Bolivia, Colombia Ecuador,
Perú y Venezuela (figura 3), y en menor medida de México (figura
4).
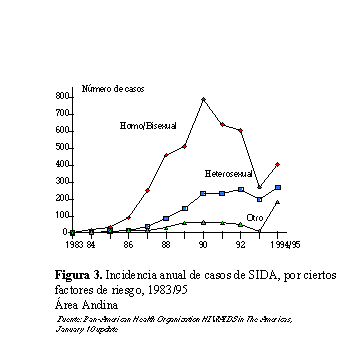
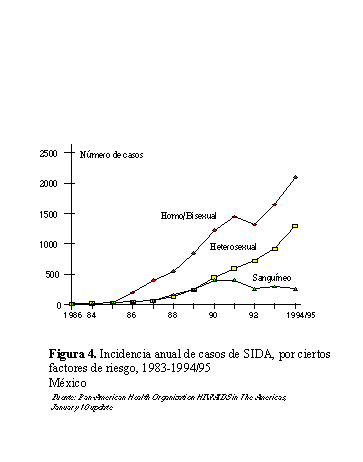
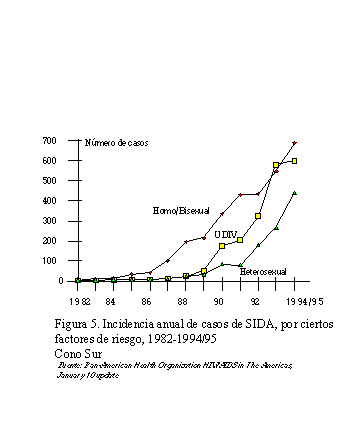
Una variante del patrón antes mencionado
es el del Cono Sur (Argentina, Chile, Paraguay y Uruguay)
en donde el predominio de la transmisión es entre hombres
con prácticas homosexuales, seguido por un rápido incremento
en usuarios de drogas intravenosas y por transmisión heterosexual
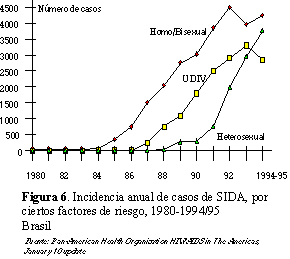
(figura 5). Brasil también tiene un comportamiento semejante
(figura 6).
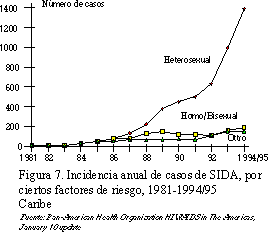
3) Por último, en el Caribe se ha
tenido como principal característica el predominio de la transmisión
heterosexual, de tal forma que ha sido comparada con patrones
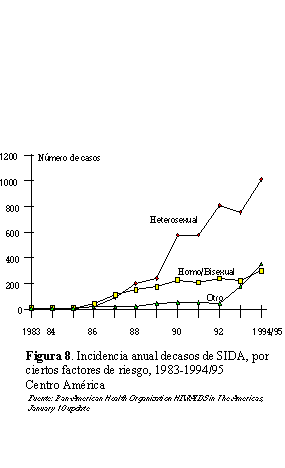
observados en el Continente africano (figura 7). En Centroamérica
(Belice, Costa Rica, El Salvador, Guatemala, Honduras, Nicaragua
y Panamá), particularmente, a partir de 1990 algunos autores
han descrito una “heterosexualización” de la epidemia,
con un componente minoritario de transmisión homosexual masculina
(figura 8). Un ejemplo dramático de alto crecimiento en casos
asociados a transmisión heterosexual se ha observado en Honduras,
país en el que se han notificado hasta finales de 1995, un
total de 4,973 casos y 955 defunciones.
Años de vida saludable perdidos por
VIH/SIDA y otras ETS
Existe un desarrollo metodológico
que cuantifica la carga de las enfermedades mediante el cálculo
de Años de Vida Saludables Perdidos (AVISA) -en inglés llamados
Disability Adjusted Life Years-, incorporando discapacidad
y mortalidad prematura.
Un cálculo de este estimador, que
contiene un descuento del impacto futuro debido a infecciones
presentes, muestra que en América Latina y el Caribe los AVISA
por VIH aportaban ya en 1990 el 10% del total de enfermedades
transmisibles, maternas y perinatales, y el 25% de las infecciosas
y parasitarias. El VIH/SIDA aportó el doble de lo que causa
la mortalidad materna y el equivalente al 80% de lo aportado
por infecciones respiratorias agudas en el mismo año (cuadro
1)(18). Aun cuando no se cuenta con datos más recientes, es
de esperar que su representación en AVISA perdidos por VIH/SIDA
se incremente en la medida en que se han incrementado los
casos de SIDA en la región. El incremento en los casos anuales
fue de diez veces en el período transcurrido de 1990 a 1995:
en 1990 se notificaron 15,651 casos de SIDA en América Latina
y el Caribe, mientras que en 1995 se notificaron 155,169 casos
en la misma región.
Cuadro 1 Años de vida saludable perdidos
(AVISA) en América Latina y el Caribe
| |
TOTAL |
Hombres |
Mujeres |
| Todas las causas |
102,892 |
57,218 |
45,674 |
| Transmisibles, maternas
y perinatales |
43,415 |
22,649 |
20.766 |
| Infecciones y parasitarias |
25,851 |
13,783 |
12,067 |
| ETS excluyendo VIH |
2,403 |
244 |
2,159 |
| Infección por VIH |
4,435 |
3,414 |
1,021 |
| No transmisibles |
44,030 |
22,847 |
21,183 |
Debido a la historia natural de la
enfermedad -que indica que pueden transcurrir hasta 20 años
entre la infección por el VIH y el diagnóstico de SIDA(7),
aún sin terapéutica antiretroviral y profiláctica-; a la presencia
de sintomatología en forma temprana no diagnosticada SIDA,
a la carga psicológica de conocerse seropositivo, y el periodo
de sobrevida de cuatro años en promedio una vez diagnosticado
como paciente con SIDA, la carga de la enfermedad correspondiente
al VIH/SIDA debe medirse, no sólo como mortalidad sino con
un componente que mida morbilidad y discapacidad.
Años de vida perdidos por mortalidad
prematura debido a VIH/SIDA. Para finales de 1995, existía
un total de 388,633 muertes por SIDA en el continente americano;
de éstas, 311,000 ocurrieron en los Estados Unidos, 36,024
en el Brasil y 14, 167 en México(19). En este último país,
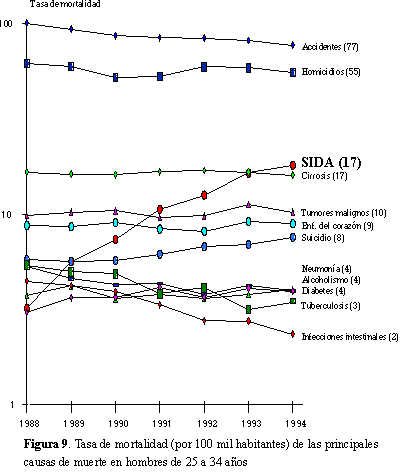
la mortalidad por SIDA ha ganado terreno dentro de las principales
causas de muerte entre hombres jóvenes; mientras que en 1988
el SIDA era la undécima causa de muerte entre hombres de 25
a 34 años de edad, en 1992 era la cuarta causa(20) y actualmente
es la tercera(21) (figura 9).
Diversos estudios han señalado también
que estos datos pueden aún ser corregidos. A manera de ejemplo,
diversos estudios en los Estados Unidos señalan que a la mortalidad
registrada directamente como SIDA debe agregársele un factor
de corrección. Por ejemplo, un estudio realizado en San Francisco,
California indica que 9% de las defunciones por SIDA no tenían
registrado en el certificado de defunción al VIH o al SIDA(22);
en todo el país (EUA), edad se estima que es el 26% en el
grupo de hombres de 25 a 44 años.(23).
En México, resultados preliminares
de un estudio (Lozano R., comunicación personal, 1996) indican
que la tasa de mortalidad en hombres jóvenes en México (25-44
años) se debe incrementar en 30% debido a este proceso de
certificación inadecuada. Por ejemplo, para 1994, de los casos
no certificados como VIH/SIDA que son imputables a esta causa,
37% fueron clasificados como meningitis causada por enterovirus;
7% como tuberculosis; 12% como bronconeumonía; 5% como virosis
del Sistema Nervioso central; 4% como anemias; 13% como infecciones
bacterianas mal definidas, etc. La conclusión más importante
al utilizar esta corrección, es que la mortalidad por SIDA
aporta el 12% del total de la mortalidad en este grupo en
México. Este proceso de mala clasificación de la causa de
muerte sucede porque los médicos tratantes no consignan como
causa de muerte al VIH/SIDA(24). Es de esperarse que un proceso
semejante esté ocurriendo en el resto de la región.
Prevencion del VIH (III)
Los subtipos que se ha reconocido
circulan en América Latina y el Caribe y la variabilidad biológica
del VIH tienen el potencial para producir nuevas subepidemias
en la región. En caso de confirmarse la hipótesis de que algún
subtipo es más fácilmente transmisible por contacto heterosexual
y que este subtipo no ha circulado aún en el Continente americano,
y considerando que cerca de 10 millones de adolescentes anualmente
inician actividad sexual, queda en claro el potencial de una
epidemia heterosexual latente.
Si bien la nueva caracterización
viral permitirá vigilar la distribución geográfica de subepidemias,
también tiene importantes implicaciones para el desarrollo
de una vacuna. Cualquier vacuna, para ser eficiente, requiere
inducir inmunidad que reconozca las envolturas de los diferentes
subtipos, como ya se ha discutido en líneas anteriores. Sin
embargo, a pesar de la identificación de estos subtipos, en
términos de prevención de la transmisión sexual del VIH debe
quedar claro un solo un mensaje: el sexo protegido es la mejor
forma de prevenir la propagación del VIH, independientemente
del subtipo. Es necesario un esfuerzo sostenido para mantener
campañas continuas de sexo protegido y uso de condón. Si bien
los gobiernos son responsables de la prestación de servicios
preventivos y curativos para la población, la participación
de la comunidad es esencial para el éxito de las intervenciones
preventivas destinadas a controlar la epidemia de SIDA(14).
Con respecto a la prevención de la
infección por VIH/SIDA, es sabido que los modelos de información,
educación y comunicación que hacen del conocimiento público
la existencia y los mecanismos de transmisión del VIH no ha
dado como resultado un cambio de comportamientos de riesgo.
Nuevamente sea dicho, no existe una relación lineal y directa
entre conocimientos, actitudes y prácticas. Informar no basta
para prevenir el SIDA. Las intervenciones preventivas no sólo
deben modificar comportamientos individuales en forma aislada
de otros condicionantes de fondo, ya que las conductas de
riesgo para VIH/SIDA en las poblaciones vulnerables se inscriben
en contextos más amplios que las determinan(25).
La determinación de programas preventivos
se basa en la identificación de factores que están asociados
con un riesgo aumentado para adquirir la infección por VIH.
Cuando estos factores son modificables, entonces se pueden
planear y evaluar programas para prevenir la infección. En
el caso de la infección por VIH, tener relaciones sexuales
no protegidas (sin condón) es aún el factor de riesgo más
importante para adquirir la infección. Hasta ahora factores
de comportamiento y las redes sociales serían elementos en
la propagación de la epidemia mucho más importantes que factores
biológicos del virus. El éxito de programas comunitarios se
basa en su diseño sensible a las necesidades y costumbres
de las comunidades a las que intenta alcanzar, así como en
la participación de personas que forman parte de la misma
comunidad. La presencia de infecciones de transmisión sexual
está asociada con un mayor riesgo de transmisión del VIH;
por ello debe subrayarse el tratamiento de enfermedades de
transmisión sexual y difundirse ampliamente su prevención
mediante el uso del condón. Dos estrategias para proporcionar
información sobre VIH o promover el uso del condón, incluyen
programas universales y programas focalizados para grupos
específicos.
En otras vías de transmisión como
la parenteral, los programas de selección de donadores sanguíneos,
prohibición de comercio de la sangre y tamizaje de productos
sanguíneos con eliminación de los productos infectados han
resultado éxitosos para controlar la transmisión por vía sanguínea,
hasta el punto que los casos por transmisión sanguínea se
han reducido muy significativamente (figura 10).
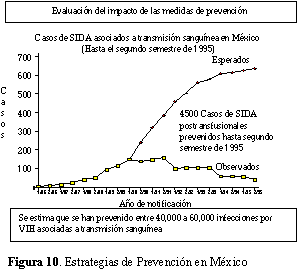
Los casos de infección por VIH asociados
con el uso de drogas intravenosas en América Latina - localizados
en áreas urbanas como las ciudades de la frontera norte de
México, Río de Janeiro, Brasil, y en Buenos Aires, Argentina-,
requieren una intensa intervención.
Una de las áreas de prevención más
promisorias es a nivel de prevención de transmisión perinatal.
Actualmente, el estándar de atención para mujeres embarazadas
que cursan con infección por VIH incluye la administración
de zidovudina a la madre, ya que es capaz de reducir la transmisión
en dos tercios de los casos.
Vulnerabilidad social, derechos
humanos y SIDA
Durante la década pasada se han suscitado
cambios importantes en la investigación sobre el impacto y
los aspectos sociales del VIH/SIDA y sobre la reflexión crítica
acerca de la epidemia, tanto desde el punto de la teoría política
como de la experiencia práctica. Tal es el caso de estudios
que pretenden comprender y atacar las determinaciones sociales,
económicas y políticas de la epidemia, así como de diseños
innovadores de intervenciones preventivas basadas en la comprensión
del SIDA como un problema social que debe ser abordado desde
el nivel comunitario.
Estos cambios se basan en que, si
bien es cierta la susceptibilidad biológica de cualquier individuo
a la infección por VIH, la epidemiología de la infección muestra
que ciertos grupos son más vulnerables debido a sus condiciones
sociales, económicas y culturales, como las mujeres, los jóvenes,
los pobres en países en desarrollo y en sociedades industrializadas,
y los grupos estigmatizados por sus prácticas sexuales como
son los hombres que tienen relaciones con hombres. De ahí
que el concepto de "vulnerabilidad social" respecto a la infección
de VIH haya cobrado una gran importancia y que se argumente
la necesidad de dirigir los esfuerzos de investigación y prevención
hacia áreas más amplias que el cambio de comportamiento individual.
Los mayores retos que el SIDA implica
a nuestras sociedades radican no sólo en la prevención de
la transmisión sanguínea, sexual y perinatal del VIH, sino
que incluyen la reducción del impacto que la infección por
el VIH causa en individuos, en grupos y en sociedades; la
atención a los pacientes con SIDA, la estigmatización de los
afectados y sus familias; y evitar la complacencia ante una
enfermedad que, según algunos, ya es un costo “aceptable”
de vivir en los tiempos modernos.
Debido a que su combate requiere
y requerirá de cuantiosos recursos económicos, la inequidad
entre países, sociedades e individuos, añade un grado de dificultad,
dada nuestra realidad latinoamericana.
Efectivamente, el SIDA ha puesto
al descubierto las mayores debilidades de nuestras sociedades
al hacernos reflexionar sobre la identidad y comportamiento
de las personas afectadas y, necesariamente, mostrarnos la
diversidad existente desde antaño. Hemos tenido que enfrentar
en forma explícita la necesidad de respeto hacia los individuos
que no piensan y hacen lo mismo que “nosotros”
y que, sin embargo, comparten nuestros mismos derechos. Los
mismos derechos tendrán los ricos y pobres, las amas de casa
y los hombres homosexuales, las prostitutas, los drogadictos
y los adolescentes. Los mismos derechos ciudadanos y los mismos
derechos humanos.
La tolerancia existente antes de
los tiempos del SIDA, por ejemplo en materia de sexualidad,
se vio transformada; así, algunos se volvieron más intolerantes
y otros son ahora respetuosos de la diversidad humana.
A pesar de que en algunos países
los grupos inicialmente afectados eran los que se encontraban
en mejores condiciones económicas, a nivel mundial se ha observado
que la pandemia del VIH/SIDA afecta inexorablemente, y cada
vez más, a los individuos con mayor vulnerabilidad.
Esta vulnerabilidad es debida a condiciones
biológicas, situaciones económicas, debido a las prácticas
sexuales, o a una combinación de estas y otras situaciones(4).
En otras palabras, por ser mujer, pobre, homosexual, migrante,
prostituta, usuario de drogas o ama de casa. Es claro que
una respuesta efectiva para la contienda contra esta enfermedad
exige la movilización de la sociedad, tanto a través de los
gobiernos como de la sociedad civil en sí misma.
La afectación de las mujeres por
la epidemia del VIH/SIDA ha sido desigual en el mundo, mientras
que en África Sub-Sahariana y en el Caribe el número de mujeres
es igual o ligeramente superior afectadas que de hombres,
en América Latina aportan tan sólo 18% de los casos. En el
mundo, se estima que para mediados de 1996, 12.2 millones
de hombres adultos y 8.8 millones de mujeres adultas viven
con VIH.
Sin embargo, las condiciones de la
mujer -particularmente por su estado de desigualdad en la
toma de decisiones y en la participación social, y por sus
características biológicas-, la convierte en una población
vulnerable de adquirir infección por VIH, debido fundamentalmente
a acciones tomadas por sus parejas hombres, a menudo, aún
a sabiendas de sus riesgos para ellas y sus hijos.
En este sentido, es urgente realizar
investigación en mujeres desde una perspectiva de género,
acerca de la falta de percepción de riesgo para el VIH/SIDA,
de los impedimentos para la negociación de prácticas sexuales
más seguras y acerca del papel de diferentes instituciones
sociales como favorecedoras u obstaculizadoras de las campañas
de lucha contra el SIDA. Entre las propuestas más urgentes
para la acción dirigida a frenar la epidemia, fundamentalmente
entre mujeres en la región se encuentran las siguientes(26):
• Incluir mensajes educativos
particularizados para las mujeres,
• Lograr la producción, distribución
y accesibilidad del condón femenino y otros métodos de protección
controlados por las mujeres,
• Ampliar la cobertura y la
accesibilidad de servicios integrales de salud reproductiva,
que incluyan acciones de prevención del SIDA y de detección
y tratamiento de otras enfermedades de transmisión sexual.
Impacto económico del VIH/SIDA
Impacto del VIH/SIDA en la economia
(IV)
Cuando el SIDA apareció hizo su aparición
a principios de los ochenta, se consideró principalmente como
un problema de salud pública; sin embargo, debido a que la
infección por VIH era asociada a determinadas prácticas sexuales,
en algunos países se presentaba el dilema de considerar al
SIDA como una cuestión de ética y moral o de salud pública.
Claramente, la discusión de ese dilema desviaba la atención
de los puntos centrales del problema, y actualmente, además
de ser un problema de salud pública, el SIDA se ha convertido
en una preocupación para el desarrollo económico.
En efecto, la evolución del VIH/SIDA
está afectando adversamente al desarrollo. En el largo plazo,
la productividad (la producción por trabajador) es casi todo
lo que importa para el desarrollo económico. La capacidad
de un país para mejorar su estándar de vida a través del tiempo
depende casi por completo en su habilidad para elevar su producto
por trabajador. Para ser justos, y como una cuestión de pura
aritmética, al menos en una economía cerrada, existen tres
formas de elevar el consumo per cápita de un país: a) aumentar
la productividad, de tal manera que cada trabajador produzca
más; b) poner una mayor proporción de la población
a trabajar, y c) dedicar una porción más pequeña del
producto del país a la inversión, y destinar una mayor parte
de la capacidad productiva del país a manufacturar bienes
para el consumo presente. De hecho, el SIDA afecta las tres
formas que pueden aumentar el consumo per cápita de un país
porque, siendo una enfermedad, implica menos días de trabajo,
menores oportunidades de obtener empleos mejor remunerados
y vidas de trabajo más cortas(27).
Conviene destacar que el SIDA tiene
una prevalencia mucho menor en los países en desarrollo que
otras enfermedades como la malaria, pero su impacto económico
por caso es mayor por varias razones, entre ellas:
1) Afecta principalmente a adultos
en sus años más productivos.
2) Las infecciones que resultan del
VIH/SIDA conducen a una fuerte demanda de tratamientos caros.
3) En la medida en que estos tratamientos
cumplen su cometido se podría prolongar su prescripción por
largos períodos.
4) El número de personas ya infectadas
por VIH que aún no desarrollan SIDA ya es de enormes proporciones
(casi 22 millones de personas a nivel mundial en 1996).
5) El número de infectados por VIH
aún puede verse incrementado.
Las relaciones entre subdesarrollo
y salud son conocidas sobradamente al hablar de otras patologías.
En relación con el SIDA, no sólo existen relaciones que explican
el mayor crecimiento en países pobres y poblaciones marginadas,
también se condicionan reacciones deficientes al enfrentar
el problema. La larga historia de pobreza en los países más
afectados hace pensar que, aún si la cura del SIDA sólo consistiera
en beber agua potable, una gran cantidad de personas -principalmente
en países en vías de desarrollo-, no tendrían acceso a este
tratamiento.
El impacto probable del SIDA en el
desarrollo económico se ha debatido largamente. Así, es común
el argumento de que el impacto económico del SIDA en los países
en desarrollo no constituye realmente un problema económico
porque los trabajadores enfermos o fallecidos serán reemplazados
por personas desempleadas debido a la abundancia de mano de
obra barata y elevado desempleo. Este argumento puede ser
válido mientras existan suficientes personas desempleadas
y deseosas de trabajar para reemplazar a los que ya no pueden
trabajar debido al SIDA, pero aún en los países con las tasas
de desempleo más elevadas, el “ejército de reserva”
acabará por desaparecer en presencia de una enfermedad para
la cual no existe cura, como es el caso del SIDA. En presencia
de una enfermedad como el SIDA, el pleno empleo podría ser
finalmente alcanzado. Sin embargo, ¿qué seguiría si una cura
continúa siendo inexistente o prohibitivamente costosa para
los países en desarrollo, y si los casos de SIDA crecieran
más rápido que la fuerza de trabajo? Entonces, la producción
será negativamente afectada, ya que la fuerza laboral en la
economía en pleno empleo comenzará a declinar, con consecuencias
adversas sobre el bienestar social.
El VIH/SIDA tiene un alto impacto
macroeconómico, debido en parte a los elevados costos de tratamiento
que distraen recursos de inversiones productivas. Más específicamente,
los costos del VIH/SIDA se clasifican comúnmente en: a)
directos, que son los costos del cuidado personal y
de salud que necesita un individuo infectado, incluyendo los
servicios no personales, tales como los exámenes de sangre,
la educación de salud, el entrenamiento de personal y la investigación;
b) indirectos, que son los costos en términos de producción
perdida debido a la morbilidad y la mortalidad del SIDA, incluyendo
estimaciones del valor de la producción no directamente valuada
por el mercado, como las tareas del hogar y la agricultura
de subsistencia; c) costos directos invisibles, representados
por los servicios proporcionados por la familia, los amigos
y las instituciones de caridad; aunque no remunerados, estos
servicios representan un consumo real de recursos, y por lo
tanto un costo real, y su omisión puede llevar a una suboptimizaciF3¢n
al elegir entre distintos proyectos; y d) costos indirectos
invisibles, que son los costos de reacciones intangibles
y menor calidad de vida a través de factores como dolor, incapacidad,
miedo, ansiedad, aislamiento, estigma, depresión, etc. Estos
costos son obviamente importantes en el caso del SIDA, pero
de gran dificultad para su estimación.
Los efectos potencialmente devastadores
de la epidemia del VIH/SIDA pueden ser frenados con recursos
relativamente modestos. De hecho, un país no tiene que ser
rico para tener éxito en esfuerzos de prevención. La conveniencia
de la prevención en el caso del VIH/SIDA es considerablemente
importante dados los vastos beneficios de la acción preventiva
y los enormes costos futuros en que se incurre en ausencia
de prevención. De hecho, puesto que no hay vacuna o cura para
el SIDA, la prevención es la única forma de enfrentar la epidemia(27).
La prevención implica costos relativamente
bajos y, si se lleva a cabo de manera efectiva, rinde enormes
beneficios. El Banco Mundial reporta que estudios en nueve
países en desarrollo y siete países industrializados sugieren
que prevenir un caso de SIDA ahorra, en promedio, un monto
equivalente a cerca de dos veces el PNB per cápita en costos
de cuidado médico descontados, y en algunas áreas urbanas
el ahorro puede ser hasta de cinco veces el PNB per cápita.
Los beneficios de la prevención deben tomar también en cuenta
que en el caso de enfermedades transmisibles, y especialmente
de epidemias como la infección de VIH, los cálculos deben
incluir el hecho de que cada caso prevenido también previene
otros casos posteriores(28).
La urgencia de aumentar los esfuerzos
de prevención resulta evidente cuando se observan las proyecciones
disponibles, que indican que la epidemia del VIH/SIDA tiene
consecuencias desastrosas que empeoran con el paso del tiempo.
Desde una perspectiva económica,
es de la mayor importancia aumentar ahora los esfuerzos de
prevención, que tienen un costo sumamente modesto comparado
con los costos directos de una epidemia de VIH/SIDA sin control.
El tomador de decisiones tiene la alternativa de actuar ahora
utilizando recursos relativamente pequeños, o lamentarse mañana
y tener que utilizar montos de recursos considerablemente
mayores. Los costos del VIH/SIDA, al distraer recursos escasos
en los países en desarrollo -caracterizados por escasez de
capital- es un asunto de gran importancia.
En los Estados Unidos, en 1991, se
estimaba que el costo anual promedio del manejo médico de
cada uno de los casos de SIDA era de USD $38,000; suponiendo
un incremento en el costo anual del tratamiento médico de
pacientes con SIDA de 7% a 8% anual , para 1995 el costo anual
por caso sería de USD $120,000(29).
Por ejemplo, en 1991 se encontró
que el uso de zidovudina en el paciente asintomático era una
intervención costo-efectiva ya que prolonga la esperanza de
vida y tiene un costo por año de vida ganada de aproximadamente
$6,600 dólares, lo que se compara favorablemente con otras
intervenciones médicas rutinarias como la cirugía coronaria
(30).
De los costos directos el costo hospitalario
-al inicio de la epidemia- representaba la mayor parte del
costo de atención a los pacientes con SIDA. A medida que se
adoptan esquemas de atención ambulatoria, los costos de medicamentos
costituyen la mayor parte. (31)
El costo directo de utilizar tres
antiretrovirales, por ejemplo, AZT, DDC y Saquinavir, podría
alcanzar en México a mediados de 1996 un costo anual de USD
$17,336. El costo de utilizar medicamentos profilácticos para
otros microorganismos corresponderían a cantidades más modestas,
por ejemplo, USD $50 anuales por trimetoprim con sulfametoxasol
para la profilaxis de P. Carinii y Toxoplasmosis, y USD 800
por el uso de Azitromicina para prevención de Mycobacterium
Avium. El uso de profilaxis varía de acuerdo al estado de
los pacientes; sin embargo, es frecuente utilizar múltiples
medicamentos para la prevención de infecciones oportunistas,
el costo de cada medicamento profiláctico debe adicionarse
a la lista de costos directos en la atención de los afectados.
Debe quedar claro que la falta de
una política explícita de atención a pacientes con SIDA o
de prevención de la infección por VIH no implica que esta
epidemia deje de causar gastos, tanto en la economía de los
países como en los sistemas de salud. De hecho, una falta
de una política de atención y prevención del VIH/SIDA a munudo
es una de las más caras estrategias para enfrentarlo. En efecto,
el hecho de que las personas que se infecten ahora por el
VIH no desarrollen SIDA sino despúes de varios años, no libera
a las autoridades sanitarias de hoy de su responsabilidad.
Gastos en VIHSIDA en México (un
estudio de caso)
En un ejercicio de recuento de los
gastos efectuados en todo el país en México para 1995, se
realizó un estudio que brindaría un panorama del monto global
estimado de gastos de acuerdo a tipo y fuente de financiamiento
(32, 33). El mecanismo para su estimación fue, primero, la
ennumeración de las instituciones en las que se atiende a
pacientes con VIH/SIDA, su población cubierta, patrones de
atención y prescripción y fuentes de financiamiento de las
mismas, asimismo, se enumeraron las acciones preventivas,
se estimó su costo y fuente de financiamiento.
En terminos generales, se estimó
que los gastos por VIH/SIDA alcanzaban los 79.1 millones de
dólares americanos para 1995. La mayoría de estos gastos se
encontraban en el rubro de atención médica (85%) y en gastos
del sector público (52%). Las aportaciones internacionales
corresponden al 1% del total de gastos en este rubro y fundamentalmente
se enfocaron a prevención (cuadros 2 a 4).
Cuadro 2. Gastos en salud por tipo
y fuente de financiamiento. Estimaciones preliminares.
México, 1995. (Millones de USD.)
| Tipo de gastos |
Fondos Públicos |
Fondos Privados |
Fondos Internacionales |
TOTAL |
| Prevención |
578.1
7%
|
86.0
1%
|
57.8
1%
|
721.9
9%
|
| Tratamiento |
5,331.0
65%
|
1641.0
20%
|
28.9
<1%
|
7,000.9
85%
|
| Mitigación |
467.6
6%
|
0
0%
|
0
0%
|
467.6
6%
|
| TOTAL |
6, 376.7
78%
|
1727.0
21%
|
86.7
1%
|
8,190.4 |
Cuadro 3. Gastos en HIH/SIDA por
tipo de fuente y de financiamiento. Estimaciones preliminares.
México, 1995. (millones de USD)
| Tipo de gastos |
Fondos Públicos |
Fondos Privados |
Fondos Internacionales |
TOTAL |
| Prevención |
16.6
21%
|
11.9
15%
|
0.9
1%
|
29.4
9%
|
| Tratamiento |
24.0
30%
|
25.4
32%
|
0.0
0%
|
49.4
85%
|
| Mitigación |
0.2
<1%
|
0
0%
|
0
0%
|
0.2
6%
|
| TOTAL |
40.8
52%
|
37.3
47%
|
0.9
1%
|
79.1 |
Cuadro 4 Por ciento de gastos en
salud y SIDA
| |
Fondos Públicos |
Fondos Privados |
Fondos Internacionales |
TOTAL |
| Prevención
Salud
SIDA
|
7%
21%
|
1%
15%
|
1%
1%
|
9%
37%
|
| Tratamiento
Salud
SIDA
|
65%
30%
|
20%
32%
|
<1%
0%
|
85%
62%
|
| Mitigación
Salud
SIDA
|
6%
<1%
|
0%
0%
|
0%
0%
|
6%
<1%
|
| TOTAL
Salud
SIDA
|
78%
52%
|
21%
47%
|
1%
1%
|
8,190.4
79.1
|
Gastos en prevención
En términos de prevención, se ejercieron
aproximadamente USD $29.5 milllones. Los gastos se pueden
clasificar en tamizaje en bancos de sangre para la prevención
de la transmisión sanguínea del VIH (USD$16.4 millones)
y gastos en prevención de la transmisión sexual del VIH (USD
$13 millones). Para el tamizaje en bancos de sangre los gastos
fueron realizados fundamentalmente concargo a gasto público
(USD $11 millones), dividido por igual entre las instituciones
de seguridad social (IMSS e ISSSTE) y la Secretaría de Salud,
y en menor medida (USD $5.3 millones) por instituciones civiles
y privadas, entre ellas fundamentalmente la Cruz Roja Mexicana
(cuadro5).
Cuadro 5 Gastos en prevención por
tipo y fuente de financiamiento
México, 1995.
| |
TOTAL |
Inf./Educ./Comun. |
Bancos de sangre |
Condones |
| FONDOS PÚBLICOS |
16.6
(56%)
|
5.5
(19%)
|
11.1
(38%)
|
0
(0%)
|
| Gubernamentales |
7.8
(26%)
|
2.3
(8%)
|
5.5
(19%)
|
0 |
| Seguro Social |
8.8
(30%)
|
3.2
(11%)
|
5.5
(19%)
|
0 |
| FONDOS PRIVADOS |
11.9
(40%)
|
4.0
(14%)
|
5.3
(18%)
|
2.6
(9%)
|
| Gasto de bolsillo |
2.9
(10%)
|
0.3
(1%)
|
0 |
2.6
(9%)
|
| Seguros Privados |
0
(0%)
|
|
|
|
| Empleador |
3.2
(11%)
|
3.2
(11%)
|
0 |
0 |
| ONG |
5.8
(20.0%)
|
0.5
(2%)
|
5.3
(18%)
|
0 |
| FONDOS INTER. |
0.9
(3%)
|
0.8
(3%)
|
0 |
0.1
(<1%)
|
| TOTAL |
29.5
(100%)
|
10.4
(35%)
|
16.4
(56%)
|
2.7
(9%)
|
El presupuesto federal fue la fuente
principal de los gastos en prevención de la transmisión sexual
de VIH. Adicionalmente, las organizaciones no-gubernamentales
proporcionaron, en forma importante, servicios para la prevención
del SIDA. Estos últimos, fueron considerados como gastos no-monetarios,
dada su difícil cuantificación, dificultad de establecer su
cobertura, y en tanto que se basan en donaciones y trabajo
voluntario no remunerado.
Los gastos gubernamentales para la
prevención de la transmisión sexual del VIH se estimaron utilizando,
fundamentalmente, el presupuesto del Consejo Nacional para
la Prevención y control del SIDA (CONASIDA) que es la agencia
gubernamental con este mandato específico. No pudieron ser
identificadas otras fuentes de financiamiento gubernamentales
para las actividades de prevención de la transmisión sexual
del VIH. Se espera sin embargo, que al concluirse la descentralización
de la Secretaría de Salud, sean transferidos los fondos respectivos
al igual que la responsabilidad en la planeación y ejecución
de estas actividades
Vale la pena señalar, que los gastos
públicos en información, educación y comunicación, fueron
aportados fundamentalmente por gasto público (USD $16.3 millones),
fondos privados (USD $11.9 millones) y mediante aportaciones
de organizaciones internacionales (USD $0.9 millones). De
este total, se estimó un gasto directo del bolsillo de los
consumidores de USD$2.6 millones, por concepto de compra directa
de condones.
Gastos en atención médica
Dado que los gastos en atención no
se encuentran disponibles de ninguna fuente oficial, se estimaron
mediante el establecimiento de patrones típicos de tratamiento
para pacientes prototipo, mediante proveedores de servicios
(médicos) que atendieran a las proporciones mayores de pacientes.
El costo de cada patrón de tratamiento se estimó utilizando
los costos de promedio para cada servicio, p. ej. día de hospitalización,
medicamentos, consulta médica, pruebas de laboratorio, etc.
Finalmente, se multiplicó por el número estimado de pacientes
en cada centro de atención de cada institución. Al realizar
los cálculos se tomaron en cuenta diferencias por estado socio-económico,
derechohabiencia a seguridad social, inclusión de los medicamentos
en cuadros básicos o su aaceso mediante precios subsidiados,
estado clínico del paciente, etcétera.
De esta forma, se estima que se gastó
en tratamiento por VIH/SIDA un total de USD$49 millones. Su
aportación fue casi igual debido a gastos de bolsillo de los
pacientes (USD 25.4 millones) que a gastos con presupuesto
público (USD $24.0 milones).
Estos gastos incluyen el tratamiento
considerado óptimo en 1995 (fundamentalmente con uso de combianción
de dos antiretrovirales y medicamentación profiláctica a una
minoría de los pacientes con SIDA (aproximadamente 38% del
total estimado con vida durante ese año). Las personas seropositivas
asintomáticas en general no reciben tratamiento antiretroviral
ni profiláctico. El patrón de tratamiento fuera de los grandes
centros hospitalarios en las grandes ciudades, incluyó mayor
número de días de hospitalciación, y menor uso de medicamentos.
La mayor parte de los gastos de bolsillo
corresponden a la utilización de medicamentos o a un segundo
antiretroviral. Los gastos de hospitalizazión han sido fundamentalmente
a cuenta de las instituciones de seguridad social, y secundariamente
en gastos de los pacientes. Cabe señalar que los gastos del
bolsillo -aun cuando en forma agregada aportan casi la mitas
de los gastos en ete rubro- en general un patrón de tratamiento
subóptimo para la mayoría de los pacientes; es decir en esta
contabilidad se incluyen aquellos que los asegurados realizan
en forma adicional a lo aportado por su institución de seguridad
social (p. ej. complementos alimenticios en casos de síndrome
de desgaste), y otros, la mayoría de no asegurados, se incluyen
todos los gastos desde antibióticos para profilaxis hasta
antiretrovirales, fundamentalmente, comprados en forma
insuficiente aún para un esquema mono-terápico completo.
El gasto en antiretrovirales aportó
un gasto anual de USD$20.5 millones, aportados principalmente
por los paciente y por las instituciones de seguridad social
(cuadro 6).
Cuadro 6 Gastos de tratamiento de
VIH/SIDA por tipo y fuente de financiamiento.
México, 1995
| |
Hospital |
Visitas Clínicas |
Antiretro-
virales
|
Otros
Farmacos
|
Pruebas de
Lab.
|
TOTAL |
| PUBLICO |
4.8
(10%)
|
0.6
(1%)
|
9.9
(20%)
|
5.4
(11%)
|
3.3
(7%)
|
24.0
(49%)
|
| Gobierno |
0.5
(1%)
|
0.2
(<1%)
|
0.2
(<1%)
|
1.2
(2%)
|
1.8
(4%)
|
3.9
(8%)
|
| Seguro Social |
4.3
(9%)
|
0.4
(1%)
|
9.7
(20%)
|
4.2
(9%)
|
1.5
(3%)
|
20.1
(41%)
|
| PRIVADO |
1.5
(3%)
|
1.1
(2%)
|
10.6
(21%)
|
7.3
(15%)
|
4.8
(10%)
|
25.4
(51%)
|
| Gasto de Bolsillo |
1.5
(3%)
|
0.9
(2%)
|
10.6
(21%)
|
7.3
(15%)
|
4.8
(10%)
|
25.2
(51%)
|
| ONG´s |
0
(0%)
|
0.2
(<1%)
|
0
(0%)
|
0 |
0 |
0.2
(<1%)
|
| TOTAL |
6.3
(13%)
|
1.7
(3%)
|
20.5
(41%)
|
12.7
(26%)
|
8.1
(16%)
|
49.4
(100%)
|
El papel de los gobiernos en la
prevención y atención del SIDA (V)
Existen tres funciones que los gobiernos
asumen, en diferentes grados, en materia de salud: la regulación,
el financiamiento y la prestación de servicios de salud
No todos los gobiernos prestan en
forma directa servicios de salud, todos ellos financian en
diversos grados los servicios de salud e indudablemente todos
asumen la regulación de todo aquello que pueda producir daños
o producir riesgos de pérdida de la salud como una función
del Estado.
El papel regulador del gobierno en
materia de salud es casi indiscutible; sin embargo, en cuanto
al financiamiento de la prestación de servicios de slaud,
se discute cuáles intervenciones se deben financiar. La prestación
directa del servicio de parte de los ministerios de salud
de los países ha sido altamente cuestionada, particularmente
al compararse con servicios de salud similares provistos por
instituciones privadas o sin fines de lucro, que operan tanto
en ámbitos urbanos como rurales. Aún así, la prestación de
servicios adecuados a la población afectada debe ser garantizada,
tanto bajo esquemas de aseguramiento como en el caso de la
población no asegurada.
Una de las partes más importantes
del costo de atención a los pacientes con SIDA, son los medicamentos.
En algunos países de América Latina y el Caribe, los programas
nacionales de lucha contra el SIDA, proporcionan los fármacos
necesarios, incluyendo combinaciones antirretrovirales, así
como la atención ambulatoria y hospitalaria requerida a todos
los pacientes diagnosticados con SIDA (p. ej, en Chile); en
otros países esta misma atención se proporciona a todos los
pacientes, siempre y cuando estén incorporados a un régimen
de seguridad social. Se estima que a medida que aumente el
número de casos, tanto unos como otros se verán en problemas
presupuestales para poder absorber los costos de dicha atención.
Sin embargo, es necesario destacar
que la solución financiera de las instituciones de seguridad
social no es excluir al VIH/SIDA de su esquema de tratamiento
o brindar tratamiento sub-óptimos a los afectados. Los cálculos
actuariales adecuados son los que permitirán brindar atención
en forma adecuada al avance de la tecnología médica, no sólo
para el SIDA sino también para la atención de otros padecimientos.
Cabe notar, sin embargo, que las
instituciones de seguridad social invierten fundamentalmente
en el tratamiento, con frecuencia inadecuado, de los pacientes,
y su énfasis preventivo con frecuencia incluye sólo el control
de bancos de sangre. Sus acciones para la prevención de la
transmisión sexual del VIH son escasas, ineficientes e insuficientes.
Entonces queda claro que las políticas de exclusión de tratamiento
de pacientes con SIDA, dada la insuficiencia de acciones preventivas,
son más que decisiones informadas, juicios de valor acerca
de la actividad sexual de otros individuos.
Algunas alternativas para disminuir
los costos de atención son mediante la adopción de esquemas
de manejo ambulatorio. Paradójicamente, en aquellos lugares
que se cuenta con menor capacitación, y usualmente mayor escasez
de recursos médicos, se da preferencia a la hospitalización
sin terapia antiretroviral, que resulta en mayor costo y menor
resultado.
El problema más grave es el de aquellos
pacientes de escasos recursos que no están cubiertos por ningún
tipo de seguro, ni privado ni por la seguridad social, y viven
en países en que sus costos de atención no serán cubiertos
con fondos públicos. En estos casos se trata de personas que
deberán recurrir a esquemas caritativos de atención, o entrar
en protocolos de investigación los cuales normalmente proporcionan
gratuitamente los medicamentos bajo estudio, pero que no constituyen
de ninguna manera el esquema óptimo de prestación de servicios
a la población no asegurada. Desafortunadamente existen pocas
alternativas para este tipo de pacientes, por lo que los gobiernos
que no cubran estos costos de atención, deben propiciar y
alentar su atención por otros mecanismos.
A pesar de su alto costo el tratamiento
para el VIH/SIDA no es el más costoso de los aplicados en
instituciones médicas y de seguridad social; en este
sentido, los gobiernos deben establecer parámetros homogéneos
para cubrir los costos de las enfermedades entre sus pacientes,
antes de eliminar recursos para la atención del SIDA. El mensaje
entonces es muy simple: la cobertura de diversas enfermedades
deberá seguir los mismos parámetros de evaluación; si no se
cuestiona el financiamiento de trasplantes cardiácos, quimioterápicos
en ciertos cánceres, transplante de médula ósea u otras intervenciones,
entonces no se debe cuestionar el financiamiento del tratamiento
antiretroviral de los pacientes con SIDA
Es decir, desafortunadamente los
países de América Latina y el Caribe, aún no cuentan con recursos
suficientes para financiar con recursos públicos todos sus
problemas de salud a un nivel de acceso y calidad similares
a los de los países industrializados; por lo tanto, en sus
procesos de reforma, necesitarán priorizar el financiamiento
público de ciertas intervenciones sobre otras y cubrir el
100% del costo de servicios básicos para la atención de poblaciones
de bajos ingresos.
La mayor discusión, entonces, radicará
en la definición de los paquetes básicos y los parámetros
utilizados para determinar su inclusión.
Deberá ponerse especial cuidado en
los estudios de costo-beneficio en el caso de SIDA, puesto
que los grandes avances en la terapéutica antiretroviral pueden
haber incrementado los costos y los beneficios de su utilización.
A manera de conclusión, la primera
responsabilidad del gobierno es asegurar a nivel nacional
que los bancos de sangre estén asegurados y protegidos contra
la presencia del VIH, con financiamiento público o privado.
Asimismo, es obligación del gobierno garantizar a los pacientes
de SIDA el mismo tipo de atención que se otorga apacientes
de otros padecimientos crónicos bajo los diversos esquemas
de cobertura y prestación de servicios en los países. Por
ejemplo, una de las prioridades es, por tanto, lograr que
los seguros privados no excluyan en sus pólizas al SIDA. La
responsabilidad reguladora del gobierno en estos asuntos es
indiscutible. Pero también lo es su necesaria intervención
para detener la transmisión sexual del VIH. Sin embargo, este
es un asunto complejo por la posible interpretación de las
acciones gubernamentales como una intrusión en la vida privada
de sus ciudadanos. Si bien no le corresponde a esa instancia
ser el agente ejecutor de las intervenciones, sí es de su
competencia fomentar y asegurar que grupos sociales específicos
se involucren en las estrategias de prenvención y atenicón.
En ese sentido, una de las recomendaciones
más importantes que surgen de las Conferencias Internacionales
sobre SIDA y de los organismos internacionales con trabajo
en SIDA, sugiere que los gobiernos cumplan una función promotora,
reguladora y financiadora de las intervenciones preventivas,
a través de apoyar a organizaciones sociales diversas que
puedan trabajar eficaz y eficientemente sobre el tema.
Aun la falta de políticas explícitas
es una política. En términos de prevención y control del SIDA,
la falta de actividades a este respecto es una política de
graves consecuencias al largo y mediano plazos.
Los gobiernos nacionales tienen la
obligación de llevar acciones preventivas contra la transmisión
del VIH y de garantizar la atención adecuada a los infectados
por VIH y a los enfermos de SIDA, debido a que se trata de
un problema de salud pública. No hacerlo por los costos políticos
que ello puede significar constituye, en este momento, una
grave irresponsabilidad que pone en peligro a grandes sectores
de la población, afectando la vida de los países desde un
punto de vista económico y social.
Las instituciones médicas, a su vez,
tienen la obligación de proveer la mejor terapéutica disponible,
para lo cual es menester la realización de actividades de
capacitación continuas a su personal.
Enfoques regionales para contender
contra el VIH/SIDA
El primero de enero de 1996, el nuevo
programa conjunto de las Naciones Unidas sobre VIH/SIDA (ONUSIDA)
entró en operación. Este es un programa cofinanciado por PNUD,
UNESCO, FNUAP, UNICEF, OMS y el Banco Mundial. El trabajo
de ONUSIDA a nivel global y a nivel de país tiene tres funciones
mutuamente reforzadoras: desarrollo de políticas e investigación,
apoyo técnico, y promoción. Uno de los ejes centrales de estos
esfuerzos se basa en la mayor lección aprendida en la última
década: la epidemia del VIH/SIDA no es sólo un brote
epidémico. (34)
Las características de transmisión
del VIH/SIDA hacen que no existan, en términos de control
epidemiológico, diferencias geográficas regionales importantes;
más bien, el VIH se extiende más allá de las fronteras de
cualquier país mediante múltiples mecanismos, entre ellos,
la migración y el turismo.
Es por esto que el enfoque regional
debe ser privilegiado, no sólo en cuanto a los antecedentes
de la enfermedad, sino principalmente, por los medios para
su control, dadas las similitudes en el área.
Como se menciona en la presentación,
la Fundación Mexicana para la Salud es la agencia ejecutora
de la iniciativa SIDALAC, la cual fue inicialmente promovida
por el Banco Mundial, y ahora forma parte del ONUSIDA. El
objetivo general de SIDALAC es contribuir a la movilización
de esfuerzos nacionales e internacionales en América Latina
y el Caribe en contra de las epidemias del SIDA y de otras
ETS, mediante la sensibilización de tomadores de decisiones
en la región, el apoyo al desarrollo de una nueva generación
de programas de control del SIDA y el apoyo al desarrollo
de enfoques regionales específicos para América Latina y el
Caribe en cuanto al control del SIDA y de otras enfermedades
de transmisión sexual.
Como resultado de esta iniciativa
se esperan enfoques que, más que la suma de los esfuerzos
individuales de los países, contengan en su perspectiva la
noción de región, con su consecuente coordinación de actividades
y el aprendizaje mutuo de las lecciones aprendidas en países
vecinos.
Conclusiones
El VIH/SIDA se está extendiendo a
la vez que se convierte en endémico. Permanecer sin infección
hasta una edad madura es un reto de gran magnitud en comunidades
con una alta prevalencia de VIH, ya que las medidas preventivas
han tenido un éxito limitado, principalmente porque el contexto
o ambiente más amplio en el cual la gente vive, no ha sido
apropiado para la prevención. (34)
Se ha separado artificialmente la
prevención y la atención de los afectados; pero para los individuos
y sus familias, así como para las comunidades, enfrentar la
infección por VIH es parte de un reto de largo plazo propio
de la era del SIDA, un reto que incluye protegerse del VIH.
Debemos integrar los aspectos de la prevención y de la atención,
en forma tal que se explote la riqueza de su interfase. Se
necesitan más intervenciones y de mejor calidad a lo largo
del continuo de prevención-atención. Al mismo tiempo, se debe
reducir la vulnerabilidad de la acción social, desde la movilización
comunitaria hasta las iniciativs internacionales
Existen dos niveles de prevención,
la primaria evita la ocurrencia de nuevas infecciones y la
secundaria reduce la morbilidad y mortalidad, una vez que
la infección ya se presentó. La prevención primaria se ha
logrado con la eliminación de productos sanguíneos infectados,
el tratamiento antiviral para mujeres infectadas embarazadas,
programas de modificación de conducta para reducir prácticas
de riesgo, el uso consistente de condones, el tratamiento
y control de enfermedades de transmisión sexual. La prevención
secundaria está dirigida a intervenciones que ayuden a reducir
la progresión de la infección por VIH, retrasar la aparición
de infecciones oportunistas y SIDA, y aumentar la sobrevida
y calidad de vida de pacientes infectados. Estas intervenciones
se basan en tratamiento antiviral oportuno y eficaz, tratamiento
profiláctico de infecciones oportunistas, mejoría del estado
nutricional, y el manejo del estado emocional del paciente.
(14)
La lucha contra la vulnerabilidad
social a la infección por VIH es la lucha misma contra la
epidemia y corresponde a un esfuerzo de largo plazo que es
responsabilidad de los gobiernos actuales, aunque su período
de gestión termine antes de haber evaluado en profundidad
el efecto de esta política.
Para lograr este objetivo, se propone
redireccionar los recursos existentes en los diversos países
a través de las siguientes acciones (VI):
1. Identificar el patrón epidemiológico
de cada país para determinar a las poblaciones en su mayor
riesgo de infección.
2. Identificar grupos y organizaciones
civiles y sociales que trabajen con esas poblaciones.
3. Promover y fortalecer a tales
organizaciones para que lleven a cabo intervenciones comunitarias
de prevención y atención, respetando sus características y
los matices que el trabajo adquiriría para cada una de ellas.
En su papel regulador de las políticas
de salud y educación, los gobiernos pueden implantar estas
acciones de manera inmediata a través de los siguientes mecanismos.
1. Formación de un grupo técnico
integrado por autoridades, académicos y miembros de organizaciones
civiles, que emita una convocatoria y evalúe proyectos de
prevención contra el VIH a ser financiados.
2. La función de este grupo técnico
sería aprobar las propuestas en una competencia abierta y
sustentada por la calidad de las mismas.
3. Evaluar las propuestas de los
grupos en función de la capacidad de las organizaciones para
dar cuentas del costo-eficacia de sus diseños, de su cobertura
y de la calidad reconocida del trabajo ya realizado, así como
de la sustentación teórica de los diseños de investigación
e intervenición.
4. Implantar mecanismos de coordinación
con las organizaciones como pueden ser el desarrollo institucional,
la exención de impuestos, los convenios con grupos sociales
o las contrataciones y subcontrataciones por trabajo.
La estrategia de involucración y
coordinación con organizaciones civiles y comunitarias, combinada
con una política global de salud pública y educación, parece
ser el camino más eficaz en la reducción de la transmisión
del virus de una manera permanente y consistente. El mercadeo
social ha demostrado cierta efectividad en el cambio de comportamientos,
pero de manera efímera. Los costos de mantener permanentemente
este tipo de campañas son demasiado onerosos y desvían los
recursos para otras intervenciones de efectividad a mayor
plazo.
Sin embargo, se requiere también
de acciones inmediatas para conocer el impacto de la epidemia
y realizar intervenciones preventivas. Por ello, se sugiere
que los gobiernos encarguen una serie de investigaciones cuyos
objetivos sean:
1. Llevar a cabo el diagnóstico de
nuevas infeciones.
2. Determinar hacia dónde se dirige
el futuro de la epidemia y las subepidemias y definir a los
grupos que requieren de intervenciones urgentes.
3. Investigar cuantitativa y cualitativamente
las determinaciones estructurales de la vulnerabilidad de
tales grupos de VIH e indagar la efectividad de modelos de
intervención diseñados a partir de la información producida
por los estudios anteriores (25).
----------------------------------
I. Esta sección está basada en el
capítulo posterior de esta publicación “Estado actual
del conocimiento en ciencias básicas de VIH/SIDA y revisión
de lo presentado en la XI Conferencia Internacional sobre
SIDA” escrito por Luis Soto.
II. Esta sección está basada en el
capítulo posterior de esta publicación: “Aspectos clínicos
de la infección por VIH. Conceptos actuales 1996”, escrito
por Juan Sierra.
III. Esta sección está basada en
el capítulo posterior de esta publicación. “Epidemiología
del VIH y medidas de Salud Pública para su Control ”.
Escrito por Carlos Avila-Figueroa.
IV. Esta sección está basada en el
capítulo posterior de esta publicación. “Impacto económico
y SIDA”. Escrito por Enrique González.
V. Esta sección está basada en el
capítulo posterior de esta publicación: “El papel de
los gobiernos en la lucha contra el VIH/SIDA”. Escrita
por Jorge Saavedra.
VI. Esta sección está basada en el
capítulo posterior de esta publicación: “Aportaciones
de las Ciencias Sociales para la Prevención del SIDA”.
En: Izazola JA (ed). SIDA: Ultimos conocimientos sobre la
epidemia”. Escrita por Ana Amuchastegui.
Referencias
1. /Bacchetti P. Moss
A.R. Incubation Period of AIDS in San Francisco. Nature 1989;338:251.
2. Volberding PA, Lagakos SW, Koch
MA, et al. “Zidovudine in asymptomatic human immunodeficiency
virus infection: a controlled trial in persons with fewer
than 500 CD4 postitive cells per cubic millimiter”.
N Engl J Med 1990; 322:941-949.
3. Soto-Ramírez LE, Renjifo B, McLane
M, et al. “HIV-1 Langerhans’ Cell Tropism Associated
with Heterosexual Transmission of HIV”. Science
1996;271:1291-1293.
4. Mann JM. Human rights and
AIDS: the future of the pandemic. Gaceta Médica de México.
1996; 132 Suppl 1. En Prensa.
5. Gottlieb MS, Schroff R, Schauker
HM y col. “Pneumocystis carinii pneumonia and
mucosal candidiasis in previously health homosexual men: evidence
of a new acquired cellular immunodeficiency”. N Engl
J Med 1981; 305:1425-31.
6. Centers for Disease Control. “Pneumocystis
pneumonia - Los Angeles”. MMWR 1981;30:250-2.
7. Centers for Disease Control. “Immunodeficiency
among female sexual partners of males with acquired immunodeficiency
syndrome (AIDS) - New York”. MMWR 1983;31:697-8.
8. Centers for Disease Control. “Unexplained
immune-deficiency and opportunistic infections in infants
- New York, New Jersey”. MMWR 1982; 31:665-7.
9. Centers for Disease Control. “Possible
transfusion-associated acquired immune deficiency syndrome
(AIDS) - California”. MMWR 1982;31:652-4.
10. Soto L. “Estado actual
del conocimiento en ciencias básicas de VIH/SIDA y revisión
de lo presentado en la XI Conferencia Internacional sobre
SIDA”. En: Izazola JA (ed). SIDA: Ultimos conocimientos
sobre la epidemia”. Cd. de México:FUNSALUD/LIMUSA, 1996.
11. Shilts R. And the band played
on. Politics, people and the AIDS epidemic. New York: St.
Martin’s Press, 1987.
12. Sierra J. “Aspectos clínicos
de la infección por VIH. Conceptos actuales 1996”. En:
Izazola JA (ed). SIDA: Ultimos conocimientos sobre la epidemia”.
Cd. de México:FUNSALUD/LIMUSA, 1996.
13. Volkow P. Comentarios a las ponencias
“La Calidad de la Atención Médica de Pacientes con SIDA”
y “La atención de pacientes con SIDA en el IMSS”.
Gaceta Médica de México. 1996; 132 Suppl 1. En Prensa.
14. Avila C. “Epidemiología
del VIH y medidas de Salud Pública para su Control ”.
En: Izazola JA (ed). SIDA: Ultimos conocimientos sobre la
epidemia”. Cd. de México:FUNSALUD/LIMUSA, 1996.
15. Zacarias F. El SIDA en el Mundo.
Gaceta Médica de México. 1996; 132 Suppl 1. En Prensa.
16. UNAIDS. Fact sheet. 1 July 1996.
Geneva: UNAIDS, 1996.
17. Izazola-Licea JA. El Impacto
del SIDA en América Latina: Hacia un enfoque regional. Gaceta
Médica de México. 1996; 132 Suppl 1. En Prensa.
18. Murray CJL, Lopez AD, & Jamison
D.T.. The global burden of disease in 1990: summary results,
sensitivity analysis and future directions. In: C.J.L. Murray
& A.D. Lopez (eds.). Global comparative assessments in
the health sector. Disease burden, expenditures and intervention
packages. World Health Organization, Geneva: 1994. Pp. 97-138.
19. Organización Panamericana de
la Salud/ Organización Mundial de la Salud. Vigilancia epidemiológica
del SIDA en las Américas. Informe Trimestral 10 de marzo de
1996. OPS/HCA/96.004. Información disponible en internet http:
//www.paho.org.
20. Izazola-Licea JA, Valdez-García
M, Sánchez-Pérez HJ, del Río-Chiriboga C. La mortalidad por
el SIDA en México de 1983 a 1992. Tendencias y años perdidos
de vida potencial. Salud Publica Mex 1995:37:140-148.
21. Consejo Nacional para la Prevención
y Control del SIDA (CONASIDA). Situación epidemiológica del
SIDA. Datos actualizados hasta el primer trimestre de 1996.
SIDA-ETS (México)-Separata 1996;2:Num. 1:I-XX. Información
disponible en internet http://cenids.ssa.gob.mx//
22. Hessol NA, Buchbinder SP, Colbert
D, et al. Impact of HIV infection on mortality and accuracy
of AIDS reporting on death certificates. Am J Public Health.
1992;82:561-564.
23. Buehler JW, Devine OJ, Berkelman
RL, Chevarley FM. Impact of the Human Immunodeficiency Virus
epidemic on mortality trends in young men, United States.
1990 AJPH;80:1080-1086.
24. Stein M, O’Sullivan P,
Wachtel, et al. Causes of Death in persons with Human Immunodeficiency
Virus infection. AJ of Medicine 1992;:93:387-390.
25. Amuchastegui A. “Aportaciones
de las Ciencias Sociales para la Prevención del SIDA”.
En: Izazola JA (ed). SIDA: Ultimos conocimientos sobre la
epidemia”. Cd. de México:FUNSALUD/LIMUSA, 1996.
26. Vandale S, Volkow P. Mujeres
y vulnerabilidad para el VIH: perspectivas para la prevención.
En: Izazola JA (ed). SIDA: Ultimos conocimientos sobre la
epidemia”. Cd. de México:FUNSALUD/LIMUSA, 1996.
27. González E. “”.En:
Izazola JA (ed). SIDA: Ultimos conocimientos sobre la epidemia”.
Cd. de México: FUNSALUD/LIMUSA, 1996.
28. The World Bank. World Development
Report 1993. Investing in Health. New York: Oxford University
Press; 99-107.
29. Hillman AL. “Cost-effectiveness:
from whose perspective? “ JAIDS and Human Retrovirol
1995; 10(suppl 4): S14-S18.
30. Schulman KA, Lynn LA, Glick HA,
Eisenberg JM. “Cost effectiveness of low-dose zidovudine
therapy for asymptomatic patients with human immunodeficiency
virus (HIV) infection”.
31. del Río C. “Tratamientos
para el SIDA y padecimientos asociados: costo y efectividad”.
Gaceta Médica de México. 1996; 132 Suppl 1. En Prensa.
32. Shepard D, y cols. Expenditures
on HIV/AIDS: Levels and Determinants, Lessons from five countries.
Presentado en: the World Bank, the European Copmmission and
UNAIDS. “AIDS and development: the role of government”.
Chateu de Limelette, Limelette, Belgium, June 17-19, 1996.
33. Izazola-Licea JA, Saavedra J,
Prottas J, Shepard D. Levels and determinants of expenditures
on the treatment and prevention of HIV/AIDS in Mexico. Presentado
en: the World Bank, the European Copmmission and UNAIDS. “AIDS
and development: the role of government”. Chateu de
Limelette, Limelette, Belgium, June 17-19, 1996.
34. Cowal SG. UNAIDS: Toward an expanded
response to the HIV/AIDS pandemic. Gaceta Médica de México.
1996; 132 Suppl 1. En Prensa.
|